Les dossiers santé Hélène Galé
» PARTIE 3 : Les traitements médicaux et chirurgicaux de l'obésité
Les traitements médicaux de l'obésité
Des millions d'obèses dans le monde rêvent d'un médicament permettant de maigrir en toute sécurité, sans faire d'efforts et sans modifier ses habitudes. Ce médicament n'existe pas. Que propose la pharmacopée pour traiter l'obésité ?
Une approche révolue
Des années 1950 aux années 1980, de trop nombreux médecins répondaient à la demande d'amaigrissement par des hormones thyroïdiennes pour augmenter le métabolisme, des diurétiques pour éliminer une hypothétique « rétention d'eau » et des coupe-faim dérivés des amphétamines.
Ce traitement, à l'origine d'innombrables décès, est strictement interdit aujourd'hui, et le prescripteur, passible de sanctions pénales. Pour contourner la difficulté, on prescrit parfois un cocktail équivalent sous forme de préparation faussement « homéopathique » :
les dangers et les pénalités sont identiques. Les anorexigènes ou coupe-faim, tous dérivés des amphétamines, ont été retirés du marché depuis plusieurs années tant leurs effets secondaires étaient supérieurs aux bénéfices supposés. D'interdit en interdit, la pharmacopée de l'obésité est restée démunie pendant des années avant de renaître récemment.
Les fausses pistes
Les rayonnages du pharmacien regorgent de faux médicaments de l'obésité, n'ayant jamais fait preuve de la moindre efficacité durable : mucilages qui gonflent estomac ou l'intestin, tisanes ou extraits de plantes pour réduire une « rétention d'eau » inexistante dans l'obésité, crèmes déclarées amincissantes. La vraie homéopathie et les oligoéléments sont sans danger, mais ils n'ont aucun effet si un régime n'est pas régulièrement suivi en même temps.
Une approche digestive
En 1998, l'orlistat, un médicament fondé sur une nouvelle approche, est apparu. C'est un puissant inhibiteur des enzymes qui digèrent les graisses alimentaires. Les graisses non digérées ne passent plus dans le sang, ce qui limite d'autant l'apport calorique réel, mais induit évidemment des troubles digestifs selles impérieuses, abondantes et grasses, gaz, suintements graisseux ou incontinences. Ce médicament coûteux, non remboursé, n'est efficace que si l'alimentation est riche en lipides : il perd tout intérêt quand elle est pauvre en graisses, ce qui est toujours le cas lors de l'indispensable régime hypocalorique.
Un modificateur de la satiété
En 2001, un modificateur de la satiété a été commercialisé sous le nom générique de sibutramine. De la même famille chimique que les anti-dépresseurs modernes, il agit sur les neuromédiateurs cérébraux en renforçant la sensation de satiété, mais sans couper la faim. Les bénéfices à six mois font état d'une perte de 5 à 10 % du poids initial. Comme tous les médicaments de cette famille, il présente beaucoup d'effets secondaires et de contre-indications et, comme l'orlistat, il n'est pas remboursé.
L'avenir
Les recherches portent sur le moyen d'augmenter les dépenses sans perturber le métabolisme général, de bloquer les médiateurs chimiques du stockage des graisses, d'agir sur la leptine, hormone du tissu adipeux qui transmet de nombreux messages au cerveau. Malgré les recherches actives de l'industrie, rien n'est encore efficace et sans danger pour la santé, et il faudra de longues années avant de voir sur le marché un produit miracle.
Une prescription encadrée Aucun médicament de l'obésité ne peut vous être légalement prescrit par votre médecin si vous avez un indice de masse corporelle (IMC, rapport poids/taille au carré) inférieur à 30, ou entre 28 et 30 si vous avez des facteurs de risque associés (hypertension, diabète, excès de cholestérol). Lorsque l'IMC est supérieur à 40 et le régime inefficace, la chirurgie gastrique ou plastique donne de meilleurs résultats que les médicaments.
Mon conseil : Associée à votre régime Hélène Galé, aux conseils qui vous sont dispensés par Danielle Berera et à 1 heure de marche par jour, la patience est le meilleur médicament pour vous aider dans votre perte de poids.
UN RÔLE MINEUR
Prendre un médicament contre l'obésité ne dispense pas d'un régime. Le produit ne fait que renforcer son efficacité (orlistat) ou faciliter son suivi (sibutramine). Sans régime, il n'y a pas de perte de poids : le médicament n'est qu'un appoint au traitement global, associant régime et activité physique. Certains médecins le considèrent comme une béquille chimique, substitut de la volonté ou de la discipline.
À noter : Ne demandez pas à votre médecin un coupe-faim : il n'en existe plus. S'il vous propose des hormones ou des diurétiques, ou encore un traitement « homéopathique », fuyez. Ne vous laissez surtout pas séduire par les médicaments vendus sur Internet.
Les traitements chirurgicaux
Si la chirurgie de l'estomac est la technique majeure du traitement de l'obésité commune, l'ablation des tissus adipeux reste le meilleur traitement des obésités localisées, lorsqu'une réduction du poids n'est pas souhaitable.
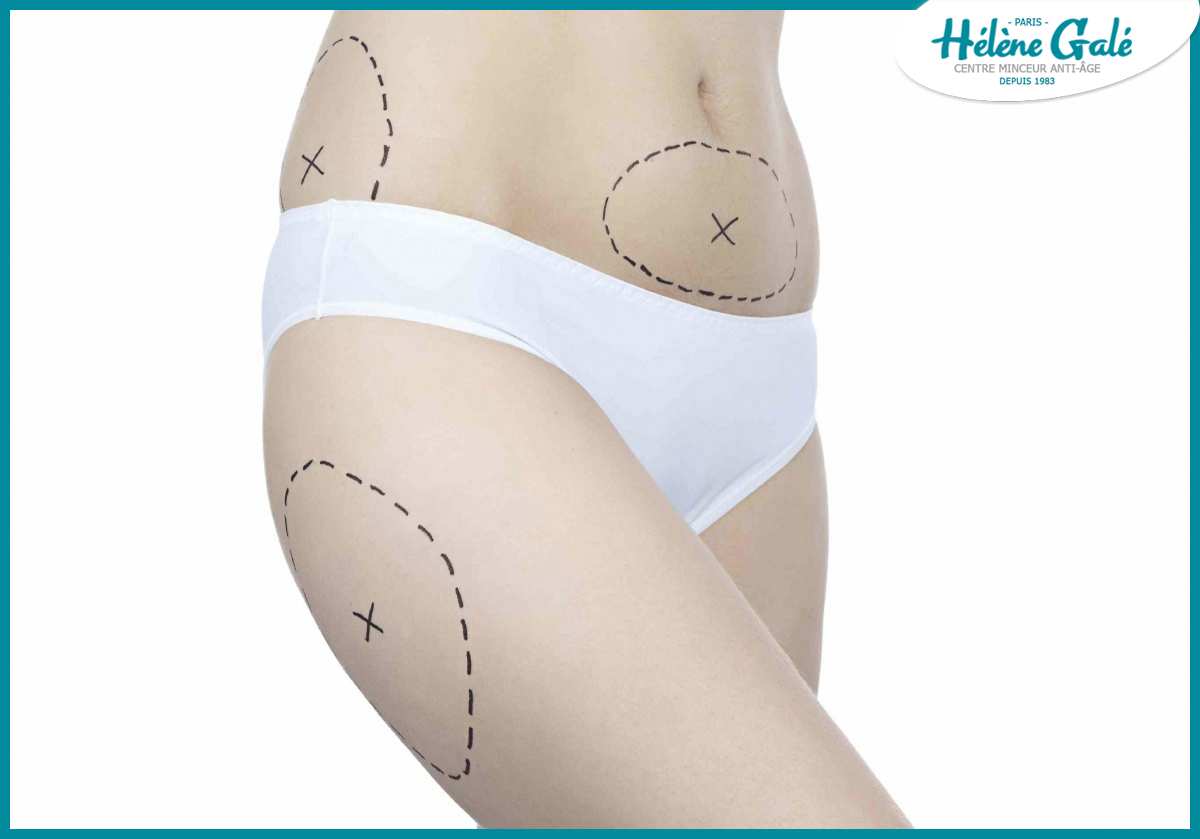
La plastie abdominale
Cette technique s'adresse surtout aux femmes qui ont à la fois un gros ventre par dépôt adipeux sous-cutané et un excédent de peau autour du ventre, responsable d'un ou plusieurs plis et de vergetures. Des faiblesses de la paroi abdominale sont parfois associées, entraînant des hernies ombilicales ou des éventrations qu'il faut réparer. En revanche, la plastie ne concerne pas les gros abdomens dont la graisse se loge autour des organes profonds : seule une perte de poids peut y remédier. Une large ouverture est pratiquée, généralement juste au-dessus du pubis, pour que la cicatrice soit facile à cacher sous un maillot de bain. Le chirurgien décolle la peau du ventre, enlève tous les amas graisseux superflus, retend la peau et en retire le surplus. Le nombril naturel est conservé et recréé à sa place originelle. Il ne doit rester qu'une fine cicatrice, aussi discrète que celle d'une césarienne. La nécessité de réparer une éventration ou une hernie ombilicale impose parfois de réaliser une cicatrice verticale, plus difficile à dissimuler, mais l'opération est aussi efficace.
La liposuccion
Liposuccion, lipoaspiration, lipoplastie, liposculpture sont des mots qui recouvrent globalement les mêmes techniques : enlever de la graisse superficielle par aspiration et sans grande ouverture de la peau. La liposuccion consiste à aspirer les îlots graisseux cutanés à travers une fine canule que le chirurgien glisse sous la peau et qu'il déplace dans toute la zone concernée. L'aspiration est souvent associée à des ultrasons qui détruisent le tissu graisseux avant que la canule ne l'aspire, permettant un geste chirurgical plus doux. Dans le mois qui suit l'intervention, il est nécessaire de réaliser une compression avec une gaine de contention et d'effectuer des massages et un drainage lymphatique afin de limiter les réactions œdémateuses. Des ecchymoses et de petits hématomes sont fréquents mais bénins. Le résultat définitif s'évalue au plus tôt trois mois après l'opération.
Des indications précises
La liposuccion ne s'adresse jamais à l'obésité globale, car elle ne peut traiter qu'une zone limitée à la fois. Elle corrige des rondeurs localisées : le ventre entre ombilic et pubis, les cuisses, les fesses, l'arrière des bras et même aujourd'hui le double menton sont les meilleures indications de ces techniques. Le bas du dos, les mollets en poteau, la «bosse de bison » peuvent aussi bénéficier de la lipoaspiration. Les opérations dévoilent parfois un excès de peau qu'une chirurgie ultérieure ou simultanée (lifting) devra corriger. Elles peuvent aussi laisser un aspect capitonné, imprévisible et malheureusement disgracieux. Les contre-indications sont diverses et appréciées par le chirurgien. Une peau peu élastique, la présence de nombreuses vergetures, un âge avancé ou des troubles psychologiques de l'image de soi dissuadent en général d'intervenir.
Autres techniques
La cellulolipolyse peut remplacer la chirurgie sur des cellulites très localisées. Elle consiste à délivrer des courants électriques d'intensité et de fréquence spécifiques à travers des aiguilles, de type acupuncture, implantées dans la zone à traiter. Le courant électrique déclenche une réaction qui vide les cellules de leur réserve de graisses. L'ionophorèse, ou ionisation, consiste à injecter diverses substances médicamenteuses qui pénètrent dans la peau sous l'effet du courant électrique.
LE CONSENTEMENT ÉCLAIRÉ
Avant de subir une plastie ou une liposuccion, le chirurgien doit vous donner toutes les informations concernant l'intervention, ses risques et les résultats possibles. Vous signerez un document attestant votre consentement ainsi éclairé. Méfiez-vous d'un praticien qui promet des merveilles et ne fait rien signer. Vérifiez s'il est reconnu par le conseil de l'ordre des médecins. Certains diplômes étrangers n'ont aucune valeur en France.
Mais à ce jour, la cryolipolyse est arrivée et remplace sans traumatisme post-opératoire et donc sans risque la majorité de ces techniques qui correspondent maintenant à une époque révolue. Plus d'information sur la cryolipoyse !
Régime et sport
Le régime et un sport adapté à vos capacités restent indispensables pour limiter le risque de récidive, toujours possible si vous ne changez rien à vos habitudes. La chirurgie corrige le résultat d'une erreur, mais non sa cause.
Mon conseil : Avant d'avoir recours à la chirurgie, prenez le temps de bien réfléchir, d'en peser les avantages et les inconvénients. Consultez éventuellement plusieurs chirurgiens.
À noter... La chirurgie de l'obésité est un acte esthétique qui n'est pas pris en charge par la Sécurité sociale. Peu de mutuelles couvrent ce type d'actes, parfois très onéreux.
Les techniques de restriction gastrique
En France, plus de 100000 personnes présentent une obésité massive, avec un IMC supérieur à 40. Beaucoup ont suivi sans succès de multiples régimes, mais leur besoin de manger est le plus fort. Il reste une solution: la chirurgie de l'estomac.
Les indications
En France, la chirurgie est réservée à l'obésité morbide (IMC supérieur à 40, soit environ 130 kg pour 1,80 m, ou IMC supérieur à 35 avec complications de type diabète, maladie cardiaque ou arthrose). Elle n'est pas indiquée chez l'enfant et l'adolescent. La décision d'opérer est prise collégialement par le chirurgien, un psychologue ou un psychiatre et souvent un nutritionniste, après un bilan et un temps de réflexion obligatoire du patient. Un suivi médical et diététique doit être prévu et accepté par le malade, dûment informé des risques faibles mais toujours possibles d'une anesthésie et d'une intervention.
Le principe
La chirurgie de restriction gastrique consiste à réduire la partie active de la poche de l'estomac, de manière à provoquer une sensation de satiété rapide après une prise alimentaire, grâce aux informations transmises au cerveau par les nerfs végétatifs. Plusieurs techniques peuvent être utilisées.
Les techniques
Le ballon intragastrique.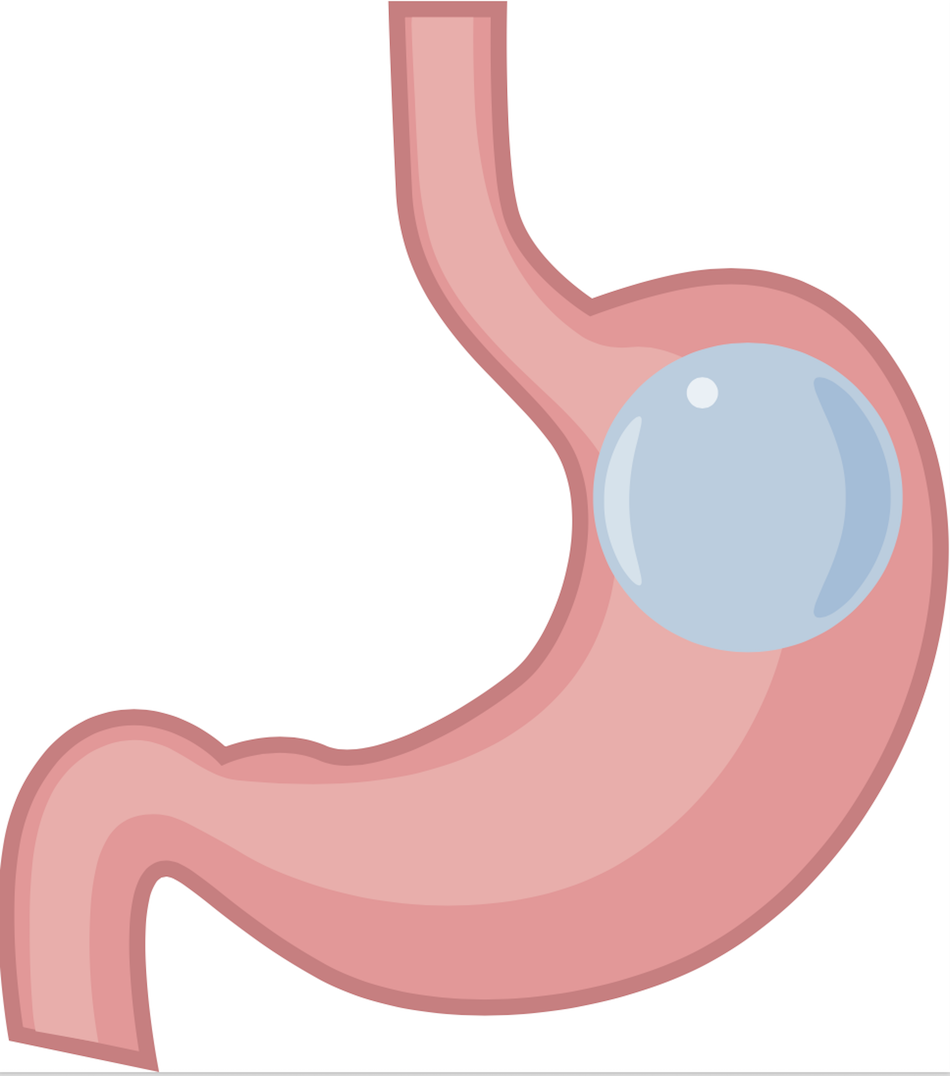
Le chirurgien insère dans l'estomac un ballon gonflable qui réduit le volume disponible pour les aliments. Les résultats sont variables : un tiers des patients perdent moins de 30 % de leur excédent de poids, un tiers perdent entre 30 et 50 % de leur surcharge et un tiers plus de 50 % des kilos superflus. Le bénéfice moyen est plus important chez les gros mangeurs que chez les grignoteurs. Six mois après le retrait du ballon, 1 patient sur 3 a repris son poids initial, 1 sur 3 a continué à maigrir. Il est souvent utilisé dans un premier temps à titre préparatoire. Cependant, l'anneau gastrique s'impose peu à peu comme la méthode la plus fiable, malgré un taux d'échec global de 30 % ! Il peut être complété dans un second temps par un « by-pass » gastrique et est facile à enlever en cas d'intolérance.

La gastroplastie verticale.
Le chirurgien suture les deux faces de l'estomac selon une ligne verticale qui isole une partie variable de la poche gastrique. Les résultats sur l'obésité sont sensiblement du même ordre qu'avec le ballon, mais les complications (reflux gastro-œsophagien, hémorragies) sont plus fréquentes.
Le « by-pass » gastrique. 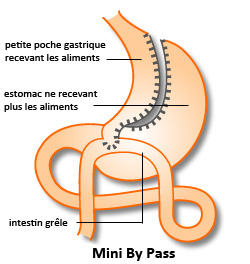
Le chirurgien court-circuite le début de l'intestin grêle (jéjunum) en reliant directement l'estomac réduit par un ballon ou une suture verticale à l'iléon. Les aliments ne sont plus correctement absorbés, car les sucs pancréatiques et la bile indispensables à la digestion se déversent dans le jéjunum. Cette technique très efficace (70 % de réduction du surpoids après un an) est réservée aux très gros obèses, les complications secondaires étant plus nombreuses.
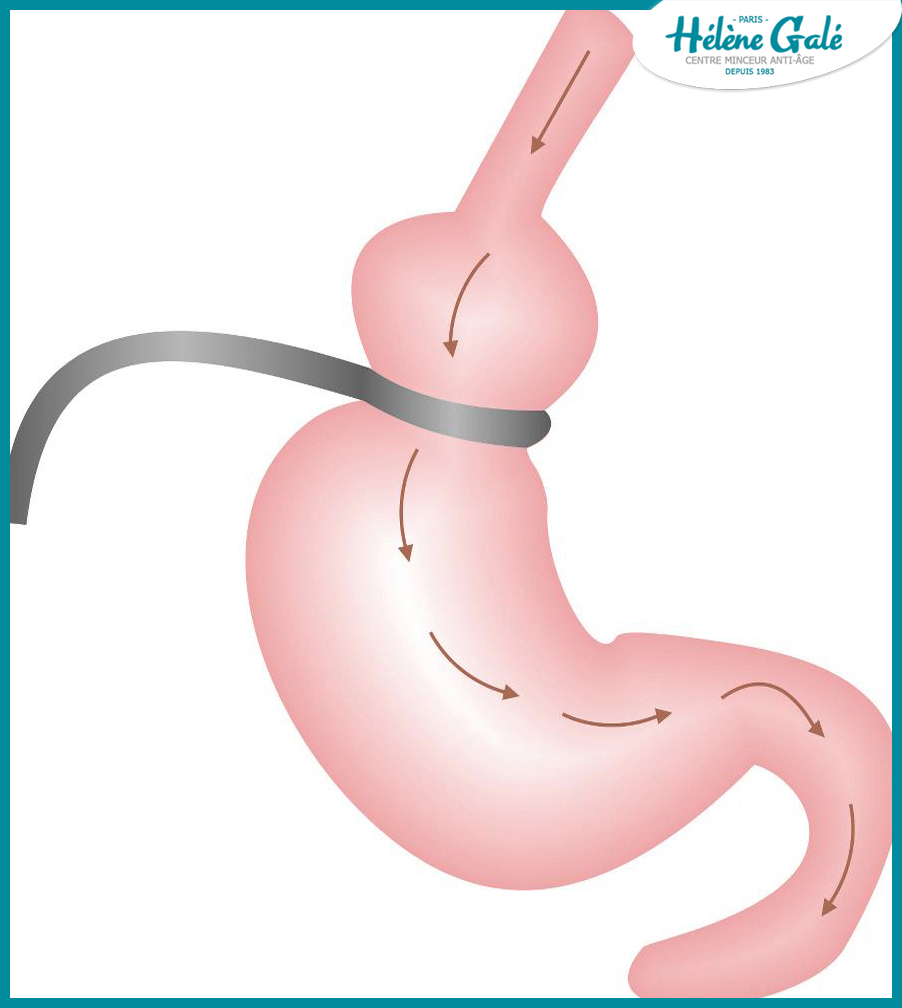
L'anneau gastrique.
Sous cœlioscopie, le chirurgien serre autour de l'estomac un anneau ajustable qui crée une petite poche (environ 15 cm3) dans sa partie supérieure, donnant à l'ensemble une forme de sablier. Cette poche se distend plus ou moins à la moindre prise alimentaire. Le diamètre de l'anneau peut être modifié à tout moment en injectant ou en aspirant du sérum physiologique dans un boîtier prévu à cet effet, placé sous la peau du ventre. La perte moyenne est de 50 % des excès de poids après 2 ans, 60 % après 3 ans. 7 opérés sur 10 perdent du poids, avec un taux de complications de 20 % environ.
PRUDENCE
La chirurgie de réduction de l'estomac présente des risques et ne devrait être pratiquée que dans un cadre médical très strict. II existe, en France et partout dans le monde, des chirurgiens moins rigoureux que les spécialistes accrédités pour cette intervention. L'Insatisfaction d'un résultat nul ou incomplet et les possibles complications rendront encore plus amer le coût souvent exorbitant d'une opération réalisée pour convenance personnelle.
Mon conseil : La chirurgie n'est pas une solution miraculeuse. Elle ne dispense pas, avant et après l'intervention, de suivre un régime sérieux et efficace (Hélène Galé, 20 rue Soult, TARBES) et d'augmenter son niveau d'activité physique.
Le centre d'amincissement Hélène Galé, votre coach minceur anti-âge, vous propose de mincir ou de maigrir avec la cryolipolyse, la radiofréquence, la cavitation et le vacum à Tarbes 65000 et Pau 64000. Supprimez la cellulite qui vous gène et profitez des soins visage et corps et des compléments alimentaires Hélène Galé !
Mentions légales - Photos non contractuelles - Tous droits réservés © 2017
Réalisation par axynet
